Содержание:
Атеросклероз: распространенное заболевание сосудов и способы его профилактики
Несмотря на все достижения современной науки распространенность атеросклероза необычайно широка. Опасны осложнения атеросклероза в виде инфарктов, инсультов, преждевременной и внезапной смерти, которые являются основной причиной смертности во всем мире.
Атеросклероз – естественный процесс дегенерации, то есть старения организма. Первые признаки атеросклеротического поражения сосудов уже возникают в возрасте до 20 лет, и таких людей до 16%. В 50 лет атеросклероз наблюдается у 80% людей, в 70 лет и старше – у 99%.
Что такое атеросклероз?
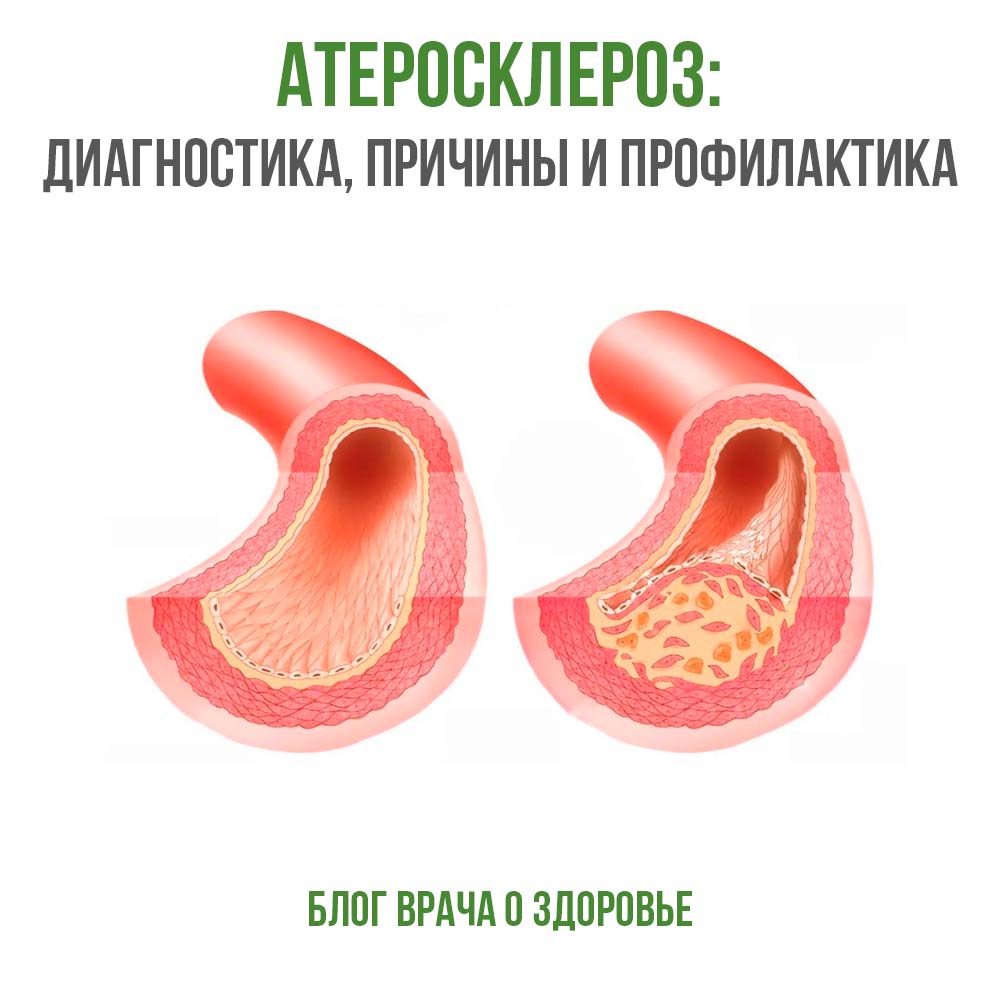
Атеросклероз – это образование неоднородных бляшек (атером) в интиме средних и крупных артерий. Бляшки содержат липиды (жиры), воспалительные клетки, гладкомышечные клетки и соединительную ткань.
Последующее разрастание в них соединительной ткани – склероз – и кальциноз стенки сосуда приводят к его деформации и сужению просвета вплоть до закупорки сосуда. Развитие атеросклероза состоит из нескольких фаз – от образования в сосуде жировой прослойки до образования бляшки, которая может полностью закрыть весь просвет сосуда.
Опасно не столько образование бляшки, а то, как она себя ведет – стабильная она или нестабильная. Стабильная бляшка может привести к хронической фазе процесса. Нестабильная бляшка может вызвать опасные последствия: формирование и разрыв аневризмы – одно из самых грозных осложнений атеросклероза, образование внутри бляшки эрозии или кровоизлияния – образование пристеночного тромба, тромбоэмболия.
Прогрессирующий рост бляшки ведет к критическому стенозу, что может вызвать ишемическую болезнь сердца, инфаркт, инсульт.
Диагностика атеросклероза
Современная медицина позволяет успешно диагностировать атеросклероз.
Методы диагностики атеросклероза – ультразвуковое исследование (УЗИ брахиоцефальных артерий), ангиография, МРТ высокого разрешения.
Дислипидемия (нарушение липидного обмена в организме)
В наших головах очень прочно сидит догма: «Атеросклероз – это холестерин. Холестерин – это атеросклероз». При этом каждый из врачей встречался в своей практике со случаями сосудистой патологии, никак не ассоциированной с дислипидемией.
Есть пациенты, у которых высокий уровень холестерина, но при этом нет атеросклероза, и, наоборот, есть пациенты с низким уровнем холестерина, но у них уже наблюдается выраженное поражение сосудов.
Почему это происходит?
Массовая борьба с холестерином таила в себе много противоречий. Более 50 лет назад ряд учёных назвали холестерин основной причиной развития атеросклероза. Они сделали такой вывод после того, как нашли холестерин в составе атеросклеротической бляшки и заметили повышение в крови одной из его транспортных форм.
Широко распространились рекомендации врачей сократить до минимума потребление холестеринсодержащих продуктов. Но холестерин сам по себе не является основной причиной развития атеросклероза. На самом деле не столько потребление жирной белковой пищи влияет на уровень холестерина в крови, сколько другие факторы.
Например, когда исследовали жителей Чукотки, обнаружили, что они практически не страдают атеросклерозом – в среднем возрасте (40-60 лет) у всех исследуемых сосуды были чистыми. Северные народы питаются практически исключительно жирной пищей и не страдают заболеваниями сердца. В настоящее время достоверно известно, что 20-30% холестерина поступает с пищей, а остальные 70-80% вырабатываются самим организмом.
Холестерин необходим нашему организму, так как выполняет ряд важнейших функций.
Функции холестерина в организме
Холестерин участвует в:
- синтезе стероидных и половых гормонов;
- синтезе витамина D;
- образовании и выведении желчных кислот;
- строительстве клеточных мембран;
- синтезе миелина – вещества, образующего миелиновую оболочку нервных волокон;
Причины развития атеросклероза
Наследственность
Семейные дислипидемии, болезнь Танжье, ситостеролемия, ксантоматоз, мутации PCSK9 и другие заболевания, связанные с генетическими нарушениями обмена липидов.
Дислипидемия
Не заболевание, а лабораторный показатель, указывающий на нарушение обмена холестерина и других липидов, заключающееся в изменении их соотношения в крови. Почему повышается уровень холестерина?
Первичная причина – наследственное нарушение в ферментативной и генной структурах, отвечающих за процесс регуляции уровня холестерина.
Вторичные причины: печень синтезирует много ЛПНП (липопротеинов низкой плотности) и ЛПОНП (липопротеинов очень низкой плотности), т.к. нужен строительный материал (для чего?), или клетки и ткани не могут принять холестерин, и он свободно циркулирует в крови (почему?). Ответы на эти вопросы в других причинах развития атеросклероза.
Повреждение сосудистой стенки
А точнее ее внутренней стенки – интимы. Например, под воздействием вируса повреждается сосуд. В образовавшемся повреждении начинает откладываться холестерин, чтобы это повреждение «залатать».
Каждое повреждение интимы сопровождается образованием бляшки? Конечно, нет.
После регенерации сосуда процесс восстановления холестерина регулирует NO (оксид азота). Однако, он не вырабатывается при курении, стрессе, дефиците белка и кислорода. Таким образом, при недостатке NO запускается процесс развития атеросклероза.
Гликация (гликирование), т.е. «засахаривание» интимы, белков, эритроцитов
Возникает при высоком проценте быстрых углеводов в пищевом рационе, наличии метаболического синдрома или сахарного диабета 2-го типа.
При снижении чувствительности к инсулину (инсулинорезистентности) возникает гликация белков, начинает окисляться холестерин. Окисленный холестерин ведет к повышению вязкости крови, повреждению сосудов, развитию системного воспаления, в результате чего повреждение сосудов только прогрессирует
Хронический стресс
Приводит к повышенной выработке кортизола, который уменьшает образование рецепторов липопротеинов низкой плотности.
Дефициты в питании
Дефициты в питании белка, витаминов, минералов, Омега-3, пищевых волокон. Большую роль в возникновении атеросклероза играет дефицит витамина D3. Установлено, что у пациентов, у которых уровень витамина D3 находится в нижней трети референса, сердечно-сосудистая и общая смертность на 35% выше, чем у тех, чей уровень витамина D3 находится в верхней трети референса в популяции.
Чтобы обеспечить оптимальное содержание витамина D3 (50-80 нг/мл), рекомендуется принимать не менее 50-100 мкг в сутки при регулярном его контроле в крови.
Нарушение баланса микробиоты
Нарушение баланса микробиоты ЖКТ – полезные кишечные бактерии, заселяющие наш организм, переваривают и утилизируют пищевой холестерин.
Ряд бактерий синтезируют витамины группы В и витамин К, которые являются кофакторами ферментов, напрямую влияющих на обмен холестерина.
Дефекты в рецепторах к холестерину в тканях
В регуляции синтеза рецепторов ЛПНП участвуют гормоны. Инсулин, трийодтиронин, половые гормоны увеличивают образование рецепторов ЛПНП, а глюкокортикоиды, в основном кортизол, уменьшают их образование.
Эффекты инсулина и Т3 могут объяснить механизм гиперхолестеринемии и увеличение риска атеросклероза при сахарном диабете и гипотиреозе.
Высокий уровень гомоцистеина
По моему мнению, один из основных факторов, повреждающих сосудистую стенку. Гомоцистеин – это аминокислота плазмы крови, избыток которой разрушительно действует на стенки сосудов.
Нарушения метаболизма гомоцистеина вследствие генетических или функциональных дефектов ферментов, участвующих в метаболических реакциях, а также по причине дефицита необходимых витаминов (витамины В6, В12, фолиевая кислота), ведут к гипергомоцистеинемии – высокому уровню гомоцистеина в крови. Механизмы негативного действия гипергомоцистеинемии:
- цитотоксическое действие гомоцистеина на эндотелий сосудов;
- оксидативный стресс – поражение мембран эндотелиальных клеток свободными радикалами;
- внутрисосудистое свертывание крови;
По сути, отложение холестерина на сосудистой стенке у некоторых людей является защитной реакцией на травмирующее действие гомоцистеина. Гипергомоцистеинемия опасна тем, что может вызвать заболевания периферических сосудов, сердечно-сосудистые заболевания, ишемическую болезнь сердца, тромбоз вен.
Референсные значения гомоцистеина для мужчин – 5,46-16,20 мкмоль/л, для женщин – 4,44-13,56 мкмоль/л. Однако, полученные в последние годы результаты масштабных проспективных исследований показали, что уровень гомоцистеина 10-12 мкмоль/л у лиц старше 50 лет, при наличии сопутствующих заболеваний (сердечно-сосудистые заболевания, заболевания почек) и некоторых других факторах риска следует квалифицировать как умеренную гипергомоцистеинемию.
Повышение уровня гомоцистеина крови на 5 мкмоль/л приводит к увеличению риска атеросклеротического поражения сосудов на 80% у женщин и на 60% у мужчин. Установлено также, что у людей с повышенным уровнем гомоцистеина возрастает риск развития болезни Альцгеймера и старческого слабоумия.
При это влияние уровня гомоцистеина не зависит от влияния других факторов, например, возрастных и генетических, для которых была ранее показана связь с болезнью Альцгеймера. Один из факторов патогенеза болезни Альцгеймера – нерегулируемое деление клеток головного мозга. Исследования свидетельствуют, что гомоцистеин как раз и обладает способностью запускать бесконтрольное клеточное деление.
Считается также, что гомоцистеин может оказывать непосредственное токсическое действие на нервные клетки.
У больных сахарным диабетом уровень гомоцистеина на 20% выше, чем в среднем в популяции. При сочетании гипергомоцистеинемии и сахарного диабета чаще возникают сосудистые осложнения: заболевания периферических сосудов, нефропатия, ретинопатия и др.
Другие причины
Воспалительные процессы (вызывают рост и нестабильность бляшек), курение, различные виды токсического воздействия, вирусная нагрузка, паразитарные инфекции, гипотиреоз, ожирение, снижение тонуса и эластичности сосудов вследствие гиподинамии.
Способы снижения риска развития и прогрессирования атеросклероза
Атеросклероз – это патологический процесс, который можно остановить на любой стадии развития, если выполнять следующие рекомендации:
- придерживаться принципов правильного сбалансированного питания с использованием оптимального количества белка, жиров и углеводов с низким ГИ (гликемический индекс);
- устранять дефициты поступления нутриентов с помощью БАД;
- 1-2 раза в год проводить реабилитацию желудочно-кишечного тракта и избавляться от паразитов (аскаридоз, токсокароз и многое другое);
- контролировать уровень гомоцистеина в крови;
- контролировать уровень глюкозы;
- быть физически активным – «тренировать сосуды»;
- следить за липидограммой, а самое важное – за индексом атерогенности (отношение «плохого» холестерина к «хорошему»);
- своевременно проводить эрадикацию вирусов (вирусы герпеса, цитомегаловирус, вирус Sars—Cov-19 и др.);
- своевременно проводить санацию очагов хронической инфекции (кариес, воспаление слизистых оболочек, холецистит, хронический отит и др.)
- во избежание скрытых проблем проводить ежегодное обследование по алгоритму: общий анализ крови и мочи, коагулограмма, гликированный гемоглобин и инсулин, гормоны щитовидной железы, печеночные пробы, уровень витамина D, анализы по существующим проблемам, УЗИ внутренних органов;
Принимать статины только по показаниям!
Нежелательные эффекты применения статинов: гепатотоксичность, развитие миопатий, внутриглазные кровоизлияния, ослабление памяти и когнитивных функций, увеличение числа ОНМК (острое нарушение мозгового кровообращения) и инфаркта миокарда после отмены препаратов, увеличение числа психических расстройств у больных с низким уровнем холестерина. Статины блокируют синтез не только холестерина, но и крайне необходимых для организма веществ, таких как:
- мевалоновая кислота (участвует в биосинтезе гормонов, витаминов D и Е, желчных кислот и ряда ферментов);
- кофермент Q10 (от него зависит процесс выработки АТФ – основного источника энергии);
- сквален и долихолы (обладают антиоксидантными свойствами, недостаток долихолов может вызвать преждевременное старение).
Применение продукции NSP при атеросклерозе
Для выполнения первых трех рекомендаций по снижению рисков возникновения и развития атеросклероза (см. выше) можно применять следующие продукты компании NSР:
Набор очистка ЖКТ — программа по очистке желудочно-кишечного тракта и заселению полезной микрофлоры «Здоровье ЖКТ как основа»
Противопаразитарный набор – противопаразитарная программа «Набор противопаразитарный»
Набор Защита сосудов – программа «Защита сосудов» для оптимизации функции эндотелия, компенсации гиперкоагуляции, стимуляции процессов ремиелинизации, профилактики дисциркуляции, стабилизации артериального давления
Омега, Лецитин – фосфолипидные комплексы, принимающие участие в липидном обмене, предотвращающие развитие дислипидемии
Супер Комплекс – источник витаминов группы В, фолиевой кислоты, цинка, предупреждающих возникновение гипергомоцистеинемии
Витамин D – источник витамина D, дефицит которого ведет к повышению уровня холестерина
Локло – продукт, предназначенный для снижения уровня холестерина и сохранения баланса микробиоты ЖКТ
Листья Оливы, Чеснок – продукты, улучшающие пристеночное кровообращение и снижающие уровень холестерина в сыворотке крови
Пептовит, Пчелиная Пыльца, Смарт Мил, Нутри Берн – источники качественного белка, необходимого для транспорта холестерина
Хром Хелат – продукт, регулирующий уровень сахара и холестерина в крови
Келп – продукт, рекомендованный при гипотиреозе
Коэнзим Q10 – продукт, рекомендованный для обязательного использования при приеме статинов
Автор: Щиголева Л.Н., врач-ревматолог, нутрициолог

